Trong thực hành lâm sàng, có những bệnh lý xuất hiện với những dấu hiệu lâm sàng điển hình giúp bác sĩ thể dễ dàng nhận diện và đưa ra phương pháp điều trị hiệu quả. Nhưng cũng có những bệnh lý khác, không có biểu hiện hoặc dấu hiệu nhận biết cụ thể mà luôn thay đổi hình dạng, vị trí, mức độ và nhịp điệu biểu hiện khiến không ít bác sĩ bối rối trong việc đưa ra chẩn đoán và điều trị. Hội chứng Guillain–Barré (GBS) thuộc về nhóm thứ hai ấy.
GBS là một thực thể bệnh học đã được mô tả từ hơn một thế kỷ trước, được giảng dạy trong mọi giáo trình thần kinh kinh điển. Thế nhưng, trong thực hành lâm sàng, nó vẫn liên tục thách thức người thầy thuốc bởi sự đa dạng kiểu hình đến mức có thể giả dạng gần như mọi bệnh lý thần kinh ngoại biên, thậm chí cả trung ương. Chính vì vậy, GBS được mệnh danh là “kẻ ẩn danh xuất sắc” của thần kinh học hiện đại.
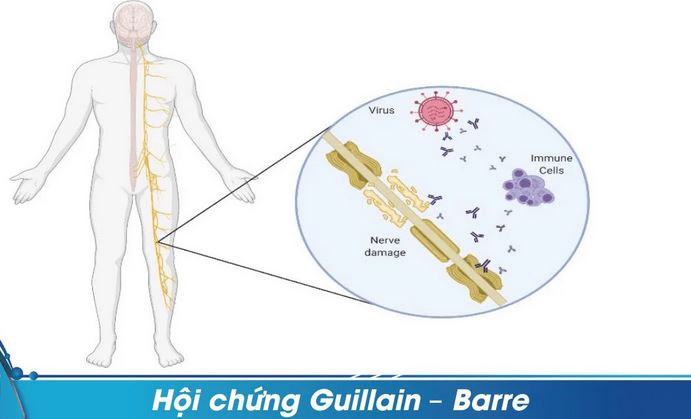
Hội chứng Guillain –Barré (Hình ảnh minh họa)
-
Guillain – Barré và những dấu hiệu điển hình
Kiểu hình “kinh điển” của GBS thường được mô tả với các dấu hiệu:
- Yếu liệt tiến triển đối xứng, bắt đầu từ chi dưới và lan dần lên trên
- Giảm hoặc mất phản xạ gân xương
- Rối loạn cảm giác nhẹ hoặc kín đáo
- Diễn biến cấp tính sau một nhiễm trùng hô hấp hoặc tiêu hóa
Đây là hình ảnh mà đa số bác sĩ ghi nhớ khi nghĩ đến GBS. Tuy nhiên, điều nghịch lý là: chính kiểu hình này lại không phải là dạng gặp nhiều nhất trong các ca bệnh “khó chẩn đoán”. Những ca gây nhầm lẫn, trì hoãn hoặc bỏ sót chẩn đoán thường nằm ở bên ngoài khuôn mẫu quen thuộc ấy.
-
Hội chứng Guillain – Barré liên quan đến hệ thần kinh
2.1. Guillain – Barré ưu thế cảm giác
Có những người bệnh mắc hội chứng Guillain – Barré đến khám chỉ vì những dấu hiệu có vẻ đơn giản như:
- Dị cảm, tê bì, đau kiểu thần kinh
- Cảm giác “đi trên bông”, mất cảm giác sâu
- Hầu như không có yếu liệt rõ
Trong các trường hợp này, GBS dễ bị nhầm với bệnh lý rễ – dây thần kinh mạn tính, rối loạn chuyển hóa hoặc thậm chí rối loạn chức năng. Phản xạ gân xương giảm kín đáo là manh mối duy nhất, và nếu không được tìm kiếm có chủ đích, bác sĩ có thể đưa ra những chẩn đoán nhầm lẫn, dẫn đến việc điều trị bị kéo dài, tốn kém thời gian, chi phí nhưng lại không đạt hiệu quả.
Case bệnh lâm sàng:

ThS. BS Tạ Văn Hải – Phó khoa Điều trị Thần kinh – Đột quỵ bán cấp và bác sĩ Nguyễn Quang Ngọc cùng người bệnh trước khi ra viện
Người bệnh nữ, 75 tuổi, tiền sử tăng huyết áp, vào viện vì lý do đau mỏi vùng lưng và 2 bên mạn sườn.
Qua khai thác bệnh sử được biết 1 tuần trước vào viện người bệnh xuất hiện đột ngột đau mỏi nhiều vùng lưng, thắt lưng, đau lan ra mạn sườn 2 bên kèm theo táo bón. Người bệnh đi khám tại một Bệnh viện y học cổ truyền được chẩn đoán và điều trị theo hướng thoái hóa cột sống sau khi châm cứu, phục hồi chức năng 3 ngày. Tuy nhiên, tình trạng không cải thiện, triệu chứng đau tăng lên, táo bón kéo dài và xuất hiện thêm tê gan bàn chân, bàn tay. Người bệnh được chuyển về Trung tâm Đột quỵ – Bệnh viện Đa khoa tỉnh Phú Thọ điều trị.
Tại đây, qua thăm khám các bác sĩ phát hiện nhiều dấu hiệu bất thường như: tê bì gan tay, gan chân mới khởi phát; đau mỏi vùng lưng, thắt lưng, đau lan dọc thần kinh liên sườn ra phía bụng; táo bón; yếu nhẹ 2 chi dưới sức cơ 4/5, đi lại đứng lên ngồi xuống khó khăn; giảm phản xạ gối 2 bên. Nghi ngờ bệnh lý thần kinh ngoại vi tứ chi, các bác sĩ đã chỉ định đo dẫn truyền thần kinh và xét nghiệm dịch não tủy ở thời điểm cuối tuần thứ 2 sau khởi phát. Kết quả đo dẫn truyền thần kinh: kéo dài thời gian tiềm vận động các dây thần kinh, giảm tốc độ dẫn truyền dây thần kinh vận động, giảm tốc độ và giảm điện thế biên độ cảm giác tứ chi. giảm sóng F, mất phản xạ H; dịch não tủy: phân ly albumin tế bào rõ.
Người bệnh được chẩn đoán hội chứng Guillain Barre ưu thế cảm giác và được điều trị theo phác đồ. Sau 2 tuần điều trị tích cực, người bệnh ổn định, ra viện đi lại sinh hoạt được bình thường.
2.2. Guillain–Barré ưu thế vận động khu trú
Không phải lúc nào yếu liệt trong GBS cũng đối xứng hoàn toàn. Một số người bệnh có biểu hiện:
- Yếu rõ một chi hoặc một bên hoặc lan từ chân này trước chân kia yếu sau
- Tiến triển nhanh nhưng không theo trục “từ dưới lên” điển hình
Những ca này dễ bị nghi ngờ đột quỵ, bệnh lý tủy sống hoặc tổn thương trung ương, đặc biệt trong bối cảnh cấp tính.
Ca bệnh lâm sàng:
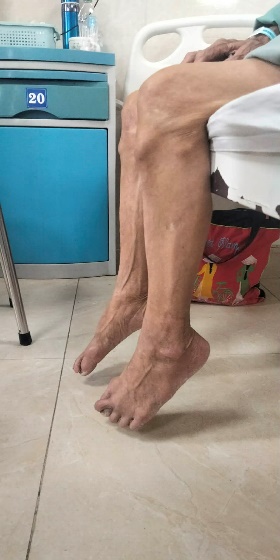
Hình ảnh người bệnh bị teo cơ chày trước và yếu 2 chân khi vào viện, bàn chân rủ xuống không gấp bàn chân về phía mu được
Trường hợp thứ 2 là Người bệnh nam 83 tuổi, tiền sử tăng huyết áp, vào viện trong tình trạng: yếu 2 chân từ từ tăng dần, teo cơ vùng cẳng chân.
Được biết, trước vào viện 3 tuần người bệnh xuất hiện yếu cẳng bàn chân trái chủ yếu yếu động tác gấp bàn chân về phía mu chân tiến triển ngày càng tăng. Sau 2 tuần xuất hiện yếu tiếp cẳng bàn chân phải với triệu chứng tương tự. Người bệnh đi khám và điều trị tai khoa YHCT của một Trung tâm y tế tuyến huyện 2 tuần nhưng không đỡ nên đã xin chuyển đến Trung tâm Đột quỵ – Bệnh viện Đa khoa tỉnh Phú Thọ điều trị.
Qua thăm khám phát hiện người bệnh có các triệu chứng :
- Yếu động tác gấp bàn chân về phía mu chân của cả 2 chân
- Không duỗi được các ngón chân , sức cơ nhóm duỗi ngón, bàn chân giảm nặng 3/5
- Teo cơ chày trước 2 bên
- Tê bì 2 mu bàn chân, ngón chân
- Phản xạ gót, phản xạ gối còn bình thường
- Bàn chân khi ngồi rủ xuống, không nâng lên được
Người bệnh được chẩn đoán theo dõi tổn thương dây thần kinh mác 2 bên, phân biệt bệnh lý rễ L5 hai bên và tiến hành chụp CHT cột sống thắt lưng, CHT khớp gối 2 bên, chọc dịch não tủy và đo dẫn truyền thần kinh. Kết quả: CHT cột sống và khớp gối không có hình ảnh chèn ép thần kinh; đo dẫn truyền thần kinh: hình ảnh kéo dài thời gian tiềm vận động dây mác, giảm tốc độ dẫn truyền và phát tán dẫn truyền theo không gian, giảm biên độ cảm giác; giảm sóng F, mất phản xạ H; dịch não tủy: phân ly đạm albumin tế bào; xét nghiệm một số marker virus vi khuẩn âm tính.
Người bệnh được điều trị theo hướng GBS thể tổn thương rễ chọn lọc chi dưới sau 2 tuần người bệnh hồi phục rõ rệt có thể tự đi lại mà không cần hỗ trợ, và ra viện dùng thuốc theo đơn.
2.3. Khi Guillain–Barré “đội lốt” bệnh lý thân não
Miller Fisher là một biến thể của hội chứng Guillain-Barré (GBS). Với biến thể này khiến GBS trở nên giống một bệnh lý thân não hơn là bệnh lý thần kinh ngoại biên gồm các biểu hiện điển hình như liệt vận nhãn, mất điều hòa, mất phản xạ gân xương.
Ngoài ra, Một số người bệnh có biểu hiện: rối loạn nuốt, nói; yếu mặt hai bên; rối loạn ý thức nhẹ. Những biểu hiện này dễ khiến bác sĩ nghĩ đến viêm não, đột quỵ thân não hoặc bệnh lý chuyển hóa. Trong khi đó, GBS vẫn âm thầm tiến triển ở ngoại biên.
Ca bệnh lâm sàng:
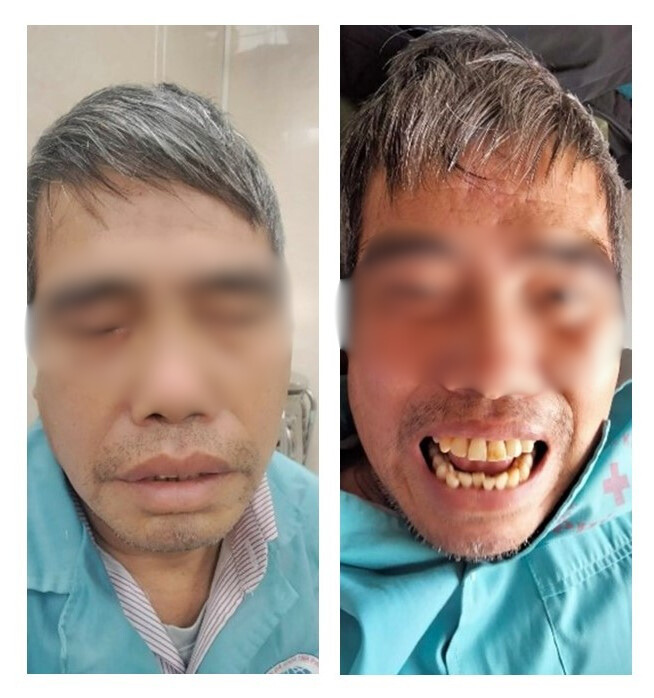
Hình ảnh người bệnh trước và sau điều trị
Người bệnh nam, 60 tuổi, tiền sử khỏe mạnh. Người bệnh vào viện vì lý do liệt mặt 2 bên, mắt nhắm không chặt, không thể há miệng để nói và ăn bình thường. Được biết, Trước vào viện 5 ngày, người bệnh xuất hiện đau đầu, đau mỏi vùng vai và lưng, sau 3 ngày người bệnh xuất hiện nhắm mắt 2 bên không chặt kèm theo không thể há miệng để nói và ăn uống được. Người bệnh vào cấp cứu tại Bệnh viện Đa khoa tỉnh Phú Thọ. Kết quả chụp cộng hưởng từ sọ não không có tổn thương, tuy nhiên lâm sàng liệt mặt 2 bên nên đã được chuyển đến Trung tâm Đột quỵ tầm soát nguyên nhân.
Tại đây, Qua thăm khám phát hiện các bất thường: liệt mặt 2 bên (2 mắt nhắm không chặt, không làm được các động tác nhe răng, thổi lửa, há miệng, không nói to được, không há miệng để ăn uống được); tăng cảm đau vùng gáy, liên sườn; tê bì các ngón tay; giảm phản xạ gối 2 bên…
Trước một tình huống liệt mặt 2 bên đồng thời. Người bệnh được sàng lọc dịch não tủy, đo dẫn truyền thần kinh, xét nghiệm các marker vi khuẩn, virus. Kết quả cho thấy: dịch não tủy: phân ly albumin tế bào; đo dẫn truyền thần kinh: kéo dài thời gian tiềm dây thần kinh, giảm tốc độ dẫn truyền, mất phản xạ blink, giảm sóng F, mất phản xạ H; các marker vi sinh khác âm tính.
Người bệnh được chẩn đoán hội chứng Guillain Barre thể tổn thương dây thần kinh sọ 2 bên. Sau 2 tuần điều trị tích cực, tình trạng người bệnh đã ổn định, nhắm mắt chặt được, thực hiện các động tác ăn uống, nói chuyện, há miệng, nhe răng, thổi lửa bình thường.

ThS. BS Tạ Văn Hải – Phó Trưởng khoa Điều trị Thần kinh – Đột quỵ bán cấp và người bệnh
-
Những biểu hiện dễ gây nhầm lẫn
Không ít người bệnh GBS nhập viện không phải vì yếu liệt, mà vì những biểu hiện khác nhau trên hệ thần kinh như:
- Nhịp tim dao động bất thường
- Huyết áp không ổn định
- Bí tiểu, rối loạn tiêu hóa
- Đổ mồ hôi, rối loạn điều hòa nhiệt
Ở những ca bệnh này, rối loạn thần kinh tự động có thể đe dọa tính mạng trước cả khi tình trạng yếu liệt rõ ràng xuất hiện.
Cùng với đó là những kết quả điện sinh lý và dịch não tủy diễn ra chậm, chưa phản ánh tương ứng tình trạng bệnh như:
- Dịch não tủy có thể bình thường trong giai đoạn sớm
- Điện cơ – dẫn truyền thần kinh có thể chưa rõ bất thường trong tuần đầu
Nếu không vững về chuyên môn, có nhiều kinh nghiệm lâm sàng, cùng cái nhìn tổng quát, bác sĩ có thể chẩn đoán nhầm lẫn hoặc chỉ điều trị từng triệu chứng riêng lẻ mà bỏ sót căn nguyên gốc rễ đó là hội chứng GBS.
Trong bối cảnh y học hiện đại, dù các xét nghiệm hình ảnh và xét nghiệm chuyên sâu ngày càng phát triển, nhưng việc chẩn đoán GBS vẫn phụ thuộc vào sự tinh tế của bác sĩ trong quan sát chi tiết các biểu hiện và kết quả kiểm tra lâm sàng. Vì vậy, khi gặp các dấu hiệu bất thường về sức khỏe, người bệnh nên tìm đến các cơ sở y tế có chuyên khoa sâu, đội ngũ bác sĩ giàu kinh nghiệm để được thăm khám, phát hiện đúng bệnh, điều trị kịp thời và hiệu quả.
Với đội ngũ chuyên gia, bác sĩ trình độ cao, nhiều kinh nghiệm, đã điều trị hiệu quả hàng nghìn người bệnh trong và ngoài tỉnh mắc các bệnh lý liên quan đến thần kinh, đột quỵ, trong đó có Hội chứng Guillain –Barré, Trung tâm Đột quỵ – Bệnh viện Đa khoa tỉnh Phú Thọ đã trở thành địa chỉ khám chữa bệnh tin cậy của người dân tại Phú Thọ và nhiều tỉnh thành trong cả nước.
Người bệnh có nhu cầu tư vấn, thăm khám, điều trị, vui lòng liên hệ Trung tâm Đột quỵ – Bệnh viện Đa khoa tỉnh Phú Thọ theo số điện thoại 0210 6552 288
Hoặc Tổng đài tư vấn khám chữa bệnh (miễn phí cước cuộc gọi) 1800 888 989 để được tư vấn và hỗ trợ bởi các chuyên gia đầu ngành tại Bệnh viện Đa khoa tỉnh Phú Thọ.
Tác giả: ThS. BS Tạ Văn Hải