I. CƠ SỞ GIẢI PHẪU CHỨC NĂNG VÀ SINH LÝ BỆNH
Chóng mặt là một cảm giác sai lầm, một cảm nhận không đúng về sự chuyển động của các đồ vật với một cá nhân, đối tượng hoặc của đối tượng đó đối với các đồ vật xung quanh mình.
Chóng mặt thường kèm theo đồng thời với dấu hiệu rung giật nhãn cầu (rung giật mắt – tiền đình) phản ánh sự xâm phạm vào hệ tiền đình.
- Hệ tiền đình bao gồm:
– Mê đạo sau:
Mê đạo tiền đình là các ống bán khuyên và các cơ quan thạch nhĩ. Cơ quan thạch nhĩ cho biết thông tin về hướng của đầu đối với trọng lực và các di chuyển theo đường thẳng. Các ống bán khuyên phát hiện các gia tốc theo góc và cho biết thông tin về sự xoay đầu theo ba bình diện trong không gian.
Sự chuyên biệt chức năng đó dựa trên sự biệt hóa lớp thượng bào thần kinh tiền đình của các ống bán khuyên và cơ quan thạch nhĩ.
– Dây thần kinh tiền đình:
Có ba nhánh trên, dưới và sau dẫn truyền thông tin về các nhân tiền đình.Các nhân tiền đình nhận những đường tiền đình tới cùng bên và những đường tiền đình tới đối bên từ thị giác, tiếp nhận bản thể của tủy sống và mắt, tiểu não và võ não. Như vậy các tế bào thần kinh tiền đình trung ương thực sự là những trung tâm tích hợp cảm giác – vận động. Các tế bào đó sẽ phóng chiếu lên các diện của vỏ não theo hai hệ tiền đình – tủy sống và tiền đình – vận nhãn.
– Trung tâm tích hợp và xử lý tín hiệu:
Thông tin từ các tế bào thần kinh tiền đình được chuyển tới các tế bào thần kinh của các nhân vận nhãn chi phối các động tác bù đắp (compensation) và phối hợp của hai mắt.
Theo Kingma H, hệ thần kinh trung ương đóng vai trò cơ bản trong quá trình xử lý nhiều kênh thông tin cảm giác góp phần cho con người nhận thức và cảm giác được về sự thăng bằng chính xác, định hướng không gian và sự ổn định của hình ảnh xung quanh. Đây là một lọat các quá trình phức tạp dựa trên việc diễn giải phù hợp các tín hiệu kết hợp với các cơ chế rèn tập, thích nghi và bù đắp nhằm duy trì họat động bình thường tối ưu. Cũng cần phải chú trọng tới các hoạt động của hệ tự trị trong các quá trình điều hòa đồng thời huyết áp, nhịp thở, nhịp tim và cả nhịp ngày đêm.
Trong chóng mặt cấp tính, chủ yếu vì mất cân bằng kích thích các nhân tiền đình cả hai bên, tiểu não có xu hướng ức chế các nhân tiền đình. Sau vài tuần, các nhân tiền đình bên lành sẽ đảm nhiệm chức năng của các nhân tiền đình bên bệnh nhờ sự hình thành các khớp thần kinh bắt chéo dẫn đến sự cân bằng trong kích thích các nhân cả hai bên. Do đó các nhân tiền đình dần dần được giải phóng khỏi tác động ức chế của tiểu não. Toàn bộ quá trình nói trên được gọi là sự bù đắp nhờ đó về lâm sàng bệnh nhân chóng mặt sẽ lập lại được cảm giác thăng bằng dù nguyên nhân gây bệnh có thể chưa chấm dứt.
Thực tế cho thấy trong trường hợp rối loạn chức năng tiền đình bệnh nhân có thể biểu lộ nhiều triệu chứng như: chóng mặt, buồn nôn, mất định hướng không gian, mất thăng bằng, ngã, kém kiểm soát hệ tự trị. Nhiều triệu chứng trên có khi dai dẳng ngay cả sau một giai đoạn được bù đắp trung ương. Sự bù đắp trung ương tối đa điển hình thường diễn ra trong vòng từ ba tháng đến một năm sau các triệu chứng ban đầu và liên quan đến nhiều quá trình cơ chế khác biệt. Các quá trình đó được cho là bao gồm sự tái sinh thần kinh (neuro – regeneration), sự sinh trưởng thần kinh (neurogenesis), các hoạt động thay thế cảm giác và sự tăng nhạy cảm với vận động trong phạm vi vỏ não thị giác (thị – vận, optokinetics).
Sự phục hồi chức năng kết hợp với điều trị một phần là do tác động tới tính dẻo hoạt thần kinh. Các hợp phần tĩnh của sự bù đắp (không liên quan đến động tác) gồm tính dẻo hoạt thần kinh ( neuroplasticity) được kích thích sẽ giúp phục hồi các đường vòng thần kinh. Về các hợp phần động của quá trình bù đắp (liên quan đến động tác), tính dẻo hoạt thần kinh của vỏ não tiền đình có thể bị kém trong khi vẫn có sự mất cân đối vận động, giảm ổn định hóa hình ảnh và suy giảm khả năng định hướng không gian. Các triệu chứng cấp tính thường được bù đắp (như chóng mặt, nôn, mất thăng bằng và ngã) trong khi mất chức năng tiền đình ngoại vi một bên xảy ra chậm có xu hướng kết hợp với các triệu chứng dai dẳng do không được bù đắp trung ương (như nôn nhẹ, giảm thị lực động, tăng nhạy cảm với kích thích thị – vận, mất thăng bằng ở tốc độ di chuyển chậm, lo sợ và mệt nhọc).

II. TIẾP CẬN BỆNH NHÂN
Chóng mặt là một triệu chứng liên quan đến nhiều nguyên nhân lâm sàng khác nhau. Vì hoạt động của bản thân hệ tiền đình luôn cần tiêu thụ một năng lượng đặc biệt, do đó bất kỳ rối loạn hệ thống nào gây suy giảm năng lượng cung ứng cho các tế bào đều có thể phát sinh các triệu chứng tác động trước tiên tới hệ tiền đình. Vì vậy, việc tiếp cận bệnh nhân chóng mặt cần phải theo phương pháp và có hệ thống. Nguyên tắc này không chỉ ứng dụng cho thần kinh học, tai – mũi – họng mà cần được thực hiện cho mọi thăm khám lâm sàng.
1. Cần hỏi bệnh chi tiết về các đặc điểm như
– Quá trình khởi phát và diễn biến.
– Tiền sử sức khoẻ của bản thân bệnh nhân và gia đình bệnh nhân.
– Điều kiện sinh họat, lao động, học tập, giải trí, nghỉ ngơi, các thói quen… của bệnh nhân.
Cần chú ý khai thác các yếu tố liên quan đến chóng mặt như:
– Thời điểm xẩy ra chóng mặt.
– Nhịp độ tiến triển: một cơn, tái phát…
– Khoảng thời gian: thoáng qua, vài phút…
– Tính chất của cảm giác xoay: Hướng từ phải sang trái hay ngược lại; xoay tròn, dọc hay ngang; không xác định được rõ.
– Tính chất của mất thăng bằng: như đứng trên thuyền, trên đệm hoặc choáng váng hay lảo đảo hoặc đổ về một hướng nhất định…
– Ảnh hưởng của tư thế đầu hoặc cơ thể, xuất hiện khi nằm hay ngồi, hoặc khi chuyển thế từ ngồi sang đứng, từ đứng sang đi hoặc chuyển nghiêng mình sang bên đối diện ….
– Những biểu hiện khác kèm theo như sợ hãi, lo âu, mệt nhọc, toát mồ hôi, thay đổi huyết áp…
Ở đây phải nhấn mạnh là cần xác định chóng mặt hay choáng váng, choáng váng hay nặng đầu hoặc nhức đầu, chóng mặt đơn thuần hoặc đồng thời cả nhức đầu, mất thăng bằng hoặc yếu cử động hay liệt vận động.
2. Sau hỏi bệnh sẽ tiến hành thăm khám
Toàn diện về nội khoa, thần kinh, tâm trí cũng như cần kiểm tra sâu về chuyên khoa tai – mũi – họng, mắt, răng – hàm – mặt, tim mạch… Khi thăm khám thần kinh cần lượng giá một cách hệ thống các chức năng vận động, cảm giác, phản xạ, dây sọ não, thực vật và trí tuệ.
Tại các chuyên khoa nói trên bao giờ cũng kết hợp khám lâm sàng với thăm dò chức năng và xét nghiệm cận lâm sàng cần thiết giúp cho chẩn đoán như:
– Sinh hóa, huyết học, vi sinh y học.
– Thăm dò chức năng: ghi điện não, ghi điện tim, ghi điện cơ…
– Siêu âm Doppler
– Hình ảnh học: Chụp CLVT, chụp CHT, chụp mạch số hóa xóa nền, v.v…
– Trắc nghiệm thần kinh – tâm lý.
3. Trên cơ sở hỏi bệnh và thăm khám lâm sàng
Có thể phân định được các hình thái chóng mặt như:
– Choáng váng và xây xẩm mắt.
– Cơn chóng mặt đơn độc hoặc tái phát.
– Chóng mặt tồn tại kéo dài.
– Chóng mặt theo tư thế.
– Dao động mắt.
– Chóng mặt kèm rối loạn thính giác.
– Chóng mặt kèm các triệu chứng thân não và tiểu não.
– Chóng mặt kèm theo nhức đầu.
– Choáng váng hoặc chóng mặt tái diễn với mất thăng bằng tư thế.
– Chóng mặt tư thế ám ảnh.
III. CHẨN ĐOÁN
Chẩn đoán lâm sàng bao gồm chẩn đoán chóng mặt và các bệnh đồng diễn.
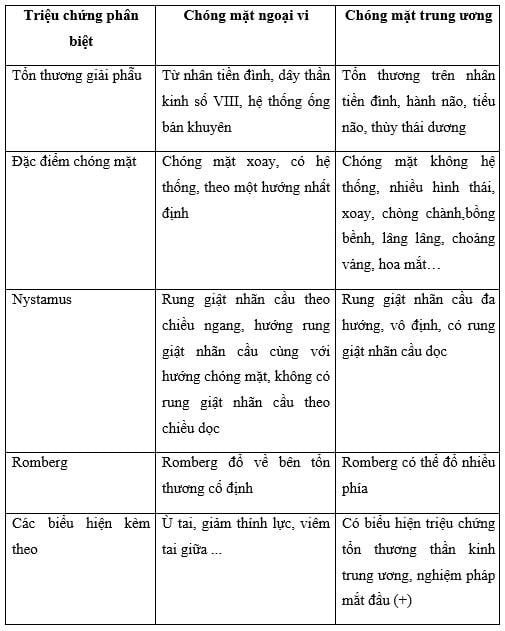
1. Phân biệt chóng mặt trung ương và ngoại vi
2. Chẩn đoán nguyên nhân :
- Chóng mặt trung ương có nguồn gốc bên trong hệ thần kinh trung ương
– Chiếm <10% các trường hợp chóng mặt
– Rối loạn áp lực và lưu lượng tưới máu não
– Thay đổi huyết động trong tuần hoàn não
– Co thắt mạch
– migrain tiền đình
– Do các tổn thương của thân não và tiểu não
+ Thiếu máu cục bộ (như hội chứng Wallengerg)
+ Xuất huyết
+ Cơn thiếu máu cục bộ thoáng qua của tuần hoàn não sau (đốt sống thân nền)
+ Các nguyên nhân trung ương hiếm gặp
• U tăng sinh (u cầu tiểu não
• Bệnh thoái hoá myelin
- Chóng mặt ngoại biên có nguồn gốc bên ngoài hệ thần kinh trung ương, đặc biệt ở các ống bán khuyên
+ Chiếm > 90% các trường hợp chóng mặt
+ Nguyên nhân thường gặp nhất là chóng mặt tư thế kịch phát lành tính, viêm thần kinh tiền đình, và bệnh Ménière.
– Chóng mặt tư thế kịch phát lành tính
+ Tiền sử chấn thương đầu nhẹ (20%)
+ Khởi phát khi quay đầu lên khỏi giường
+ Tái lặp lại khi thay đổi tư thế đầu
+ Các cơn ngắn
+ Cải thiện sau 10-80 giây khi không cử động đầu
+ Thường buồn nôn, ít nôn ói
– Viêm thần kinh tiền đình
+ Không theo tư thế
+ Giữ vững được
+ Có thể có triệu chứng nhiễm siêu vi trước đó
+ Khởi phát đột ngột cấp tính ở 73%
+ Buồn nôn và nôi ói thường gặp
+ Tiến triển từ từ nhiều ngày
+ Bệnh nhân trẻ đến trung niên
– Bệnh Ménière
+ Mạn tính, từng đợt
+ Thường kéo dài nhiều giờ
+ Giảm thính lực do thay đổi tiếp nhận
+ Ù tai
+ Cảm giác nặng tai
– Chóng mặt kéo dài cấp tính
+ Chóng mặt liên tục
+ Buồn nôn và nôn ói
+ Nhìn dao động (chuyển động của khung cảnh thị giác)
+ Mất thăng băng

3. Các test chức năng tiền đình và cận lâm sàng:
– Các nghiệm pháp gây động mắt:
– Nghiệm pháp Dix-Hallpike.
– Nghiệm pháp nhiệt (caloric test).
– Nghiệm pháp ghế quay.
– Các nghiệm pháp phát hiện lệch tư thế:
– Nghiệm pháp lệch ngón tay trỏ.
– Nghiệm pháp Romberg và Romberg nhạy cảm.
– Nghiệm pháp đi hình sao ( Babinski-Weil).
– Nghiệm pháp dậm chân tại chổ Fukuda.
– Chụp cộng hưởng từ sọ não, chụp mạch máu não, CLVT sọ não, Xquang Schuller…
– Đo thính lực đồ
IV. XỬ TRÍ BỆNH NHÂN CHÓNG MẶT
1. Điều trị triệu chứng
Hiện có bốn phương pháp điều trị chính cho các thể chóng mặt khác nhau:
– Liệu pháp vật lý với các bài tập tiền đình hoặc các thủ thuật phóng thích thạch nhĩ. Các thủ thuật Semont, thủ thuật Semont cải tiến, thủ thuật Epley, bài tập Brandt – Daroff thường được ứng dụng đối với chóng mặt kịch phát tư thế lành tính.
– Liệu pháp dược lý.
– Phẫu thuật.
– Liệu pháp tâm lý.
2. Điều trị bệnh đồng diễn
Cần thực hiện chỉ định và hướng dẫn của chuyên khoa liên quan .
V. THUỐC ĐIỀU TRỊ CHÓNG MẶT
1. Liệu pháp dược lý
Một số thuốc sau có tác động tốt tới chóng mặt như:
– Thuốc có tính kháng histamin: Flunarizin, Diphenylamin, Cinnarizin Diphenydramin, Betahistin.
– Nhóm Benzodiazepin.
– Một số thuốc chống co giật, động kinh, ví dụ Acid valproic, Carbamazepin, Gabapentin, Topiramat.
– Thuốc chống co cơ: Myolastan, Myonal, Mydocalm, Décontractyl, Neuriplège, Lioresal.
– Thuốc co mạch: Ergotamin, Triptan.
– Thuốc giãn mạch: Piribedil, Vincamin.
– Thuốc điều hòa tuần hoàn não: Piracetam,…
– Thuốc tác động thần kinh trung ương: Tanganil (acetyl – DL – leucin)
– Thuốc chống nôn: Metoclopramid, Ondansetron.
2. Liệu pháp đặc trị : Tuỳ theo nguyên nhân
– Chóng mặt tư thế kịch phát lành tính
+ Nghiệm pháp tái lập vị trí ống bán khuyên (nghiệm pháp Epley)
+ Điều trị thuốc có thể làm giảm triệu chứng
– Bệnh Meniere
+ Điều trị thuốc giảm triệu chứng: Vintanyl
+ Lợi tiểu: Acetazolamid
+ Giãn mạch, thuốc điều hòa tiền đình
– Viêm thần kinh tiền đình : giảm viêm, chống phù nề tăng ,
– Chóng mặt tâm lý
+ Tốt nhất điều trị hành vi – nhận thức
+ Thuốc ức chế chọn lọc serotonin
+ Điều trị phục hồi tiền đình
– Chóng mặt trung ương
+ Tuỳ thuộc vào nguyên nhân do chảy máu não, nhồi máu não, u tăng sinh hay bệnh thoái hóa myelin
Bệnh viện Đa khoa tỉnh Phú Thọ với hệ thống cơ sở vật chất, trang thiết bị y tế hiện đại cùng đội ngũ chuyên gia, bác sĩ nhiều năm kinh nghiệm trong khám điều trị bệnh lý thần kinh, Đột quỵ, Tim mạch đã điều trị và can thiệp rất nhiều trường hợp đột quỵ tắc mạch máu não, các bệnh lý mạch máu não khác và nhồi máu cơ tim bằng kỹ thuật chụp mạch máu số hóa xóa nền DSA thành công đem lại sự sống cho người bệnh.